Hiện nay, y học đã phát triển nhiều phương pháp lọc máu khác nhau, mỗi kỹ thuật phù hợp với một tình trạng bệnh lý cụ thể, từ điều trị ngoại trú thường xuyên đến cấp cứu hồi sức tích cực. Bài viết này sẽ điểm qua các phương pháp lọc máu phổ biến hiện nay, phân tích đặc điểm, ưu nhược điểm và ứng dụng thực tiễn để người đọc hiểu rõ hơn trước khi quyết định điều trị.
I.Phương pháp lọc máu là gì?
Lọc máu là quá trình loại bỏ các chất độc, chất cặn bã và nước dư thừa khỏi máu khi thận không còn đủ khả năng thực hiện chức năng này. Đây là một kỹ thuật điều trị quan trọng, thường áp dụng trong các trường hợp suy thận, rối loạn chuyển hóa, nhiễm độc hoặc nhiễm trùng nặng.
Tùy vào tình trạng sức khỏe và diễn tiến bệnh lý, bác sĩ sẽ chỉ định một trong các phương pháp lọc máu phù hợp để duy trì chức năng sống và hỗ trợ phục hồi toàn diện.
II. Các phương pháp lọc máu phổ biến hiện nay
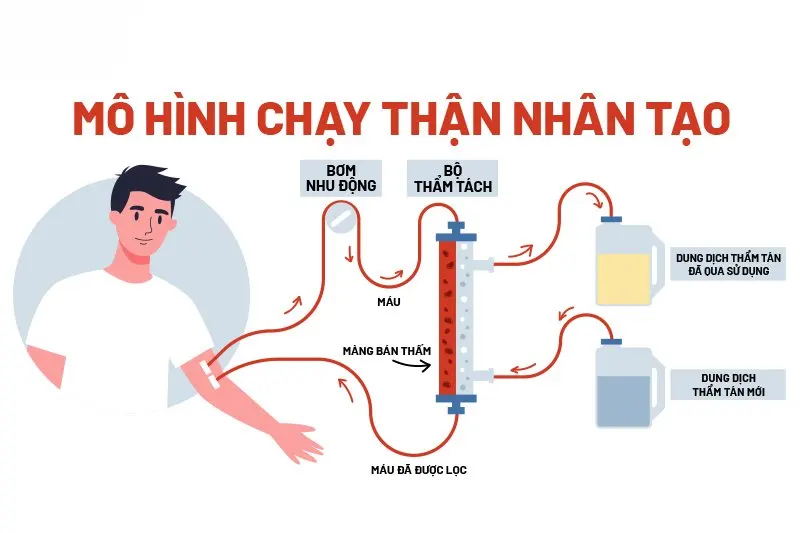
1. Thẩm tách máu (Hemodialysis)
Cơ chế hoạt động:
Thẩm tách máu là phương pháp lọc máu ngoại vi, trong đó máu được dẫn ra khỏi cơ thể thông qua một hệ thống mạch máu đã được đặt sẵn (thường là fistula hoặc catheter). Máu đi qua một quả lọc nhân tạo (dialyzer), nơi các chất cặn bã, độc tố và lượng nước dư thừa được loại bỏ nhờ sự chênh lệch áp suất và nồng độ giữa máu và dung dịch lọc.
Ưu điểm:
- Hiệu quả cao trong việc làm sạch máu, đặc biệt với bệnh nhân suy thận mạn.
- Quá trình lọc được kiểm soát chặt chẽ tại cơ sở y tế.
Nhược điểm:
- Thường phải thực hiện tại bệnh viện hoặc trung tâm lọc máu
- Có thể gây biến chứng như tụt huyết áp, mệt mỏi, chuột rút sau lọc.
- Ảnh hưởng đến chất lượng cuộc sống do cần lọc đều đặn (thường 3 lần/tuần).
Ứng dụng:
Áp dụng chủ yếu cho bệnh nhân suy thận mạn giai đoạn cuối hoặc chờ ghép thận.
2. Lọc màng bụng (Peritoneal Dialysis)
Cơ chế hoạt động:
Phương pháp này sử dụng chính màng bụng của người bệnh như một bộ lọc tự nhiên. Một dung dịch lọc chuyên biệt (dialysate) được đưa vào khoang bụng thông qua một ống catheter đặt cố định. Các chất độc và dịch thừa trong máu sẽ khuếch tán qua màng bụng vào dịch lọc nhờ hiện tượng thẩm thấu, sau đó dung dịch được rút ra và thay mới.
Có 2 hình thức chính:
- Lọc màng bụng liên tục ngoại trú (CAPD): người bệnh tự thay dung dịch tại nhà 3–5 lần mỗi ngày.
- Lọc màng bụng tự động (APD): máy sẽ tự động thay dịch vào ban đêm khi người bệnh ngủ.
Ưu điểm:
- Người bệnh có thể thực hiện tại nhà sau khi được hướng dẫn.
- Ít gây dao động huyết áp và phù hợp với người không chịu được lọc máu ngoại vi.
- Đem lại sự linh hoạt trong sinh hoạt và công việc.
Nhược điểm:
- Dễ bị viêm màng bụng nếu không đảm bảo vô trùng khi thay dịch.
- Hiệu quả phụ thuộc vào tình trạng màng bụng, thời gian sử dụng có giới hạn.
- Không phù hợp cho người đã từng phẫu thuật ổ bụng nhiều lần.
Ứng dụng:
Thường dùng cho bệnh nhân suy thận mạn chưa sẵn sàng lọc máu tại viện, hoặc ở vùng xa không tiện đến trung tâm y tế thường xuyên.
3. Lọc máu liên tục (Continuous Renal Replacement Therapy – CRRT)
Cơ chế hoạt động:
Lọc máu liên tục – CRRT là kỹ thuật lọc máu hiện đại được thiết kế để hoạt động liên tục trong vòng 24 giờ. Máu được hút ra khỏi cơ thể với tốc độ rất chậm, đi qua hệ thống lọc để loại bỏ chất độc và cân bằng nội môi, sau đó được trả lại cơ thể. Quá trình này mô phỏng gần nhất với hoạt động của thận tự nhiên, giảm tối đa biến động sinh lý.
Ưu điểm:
- An toàn hơn cho bệnh nhân bị bệnh nặng vì tốc độ lọc chậm, hạn chế làm tụt huyết áp.
- Hiệu quả trong việc kiểm soát dịch, điện giải và toan kiềm.
- Có thể tùy chỉnh linh hoạt các thông số lọc theo nhu cầu điều trị.
Nhược điểm:
- Yêu cầu thiết bị chuyên biệt và đội ngũ y tế theo dõi liên tục.
- Chi phí điều trị cao, tiêu hao nhiều vật tư.
- Chỉ triển khai được tại các đơn vị hồi sức tích cực (ICU).
Ứng dụng:
Thường chỉ định cho bệnh nhân nguy kịch trong ICU: sốc nhiễm trùng, suy thận cấp, suy đa tạng, bỏng nặng hoặc bệnh nhân không ổn định huyết động.

4. Lọc máu hấp phụ (Hemoperfusion)
Cơ chế hoạt động:
Khác với các phương pháp lọc truyền thống, lọc máu hấp phụ sử dụng một cột lọc chứa vật liệu hấp phụ (như than hoạt tính hoặc nhựa resin) để loại bỏ các phân tử độc hại có trọng lượng phân tử lớn, không thể loại bỏ bằng thẩm tách thông thường.
Ưu điểm:
- Hiệu quả cao trong việc loại bỏ các độc tố đặc biệt như nội độc tố, thuốc, chất gây rối loạn miễn dịch.
- Có thể kết hợp cùng các phương pháp lọc máu khác để tăng hiệu quả điều trị.
Nhược điểm:
- Kỹ thuật phức tạp, cần theo dõi sát.
- Dễ gây mất tiểu cầu hoặc rối loạn đông máu nếu thực hiện kéo dài.
- Chi phí cao và ít phổ biến ở các cơ sở y tế tuyến dưới.
Ứng dụng:
Thường dùng trong điều trị ngộ độc, nhiễm trùng huyết nặng, hoặc bệnh nhân có phản ứng viêm toàn thân (SIRS) chưa đáp ứng với điều trị thông thường.
III. Lưu ý khi thực hiện phương pháp lọc máu
Dù áp dụng phương pháp lọc máu nào, người bệnh cũng cần tuân thủ nghiêm túc phác đồ điều trị và lưu ý các điểm sau:
- Chế độ ăn uống: Hạn chế muối, kali, photpho và nước theo hướng dẫn của bác sĩ.
- Tuân thủ lịch lọc: Không bỏ hoặc trì hoãn buổi lọc vì có thể dẫn đến tích tụ độc tố nguy hiểm.
- Giữ vệ sinh đường vào mạch máu hoặc catheter bụng: Giúp ngăn ngừa nhiễm trùng, đặc biệt quan trọng với lọc màng bụng.
- Theo dõi biến chứng: Như tụt huyết áp, chuột rút, viêm màng bụng, chảy máu vị trí lọc… và báo ngay cho nhân viên y tế khi có dấu hiệu bất thường.
- Tái khám định kỳ: Để đánh giá hiệu quả điều trị và điều chỉnh kịp thời.
Đọc thêm nhiêu bài viết hữu ích khác tại chuyên mục Bác Sĩ Tư Vấn!
Nguồn tham khảo:
National Kidney Foundation. (n.d.). Dialysis. Retrieved April 2025, from https://www.kidney.org
Eyler, R. F., & Aronoff, G. R. (2023). Overview of kidney replacement therapy (KRT) for adult patients with acute kidney injury in the intensive care unit.


















